记者 赵玲 通讯员 姚敏 赵芷苇 文/摄
主动脉夹层,被称为人体的“不定时炸弹”。当主动脉内膜发生撕裂,高压血流冲入血管中层形成假腔,血管壁仅剩薄如蝉翼的外膜支撑。一旦外膜破裂,血液瞬间涌入胸腔,患者将在几分钟内失去生命。
这种疾病的凶险在于:发病48小时内,病死率每小时增加1%;一周内,病死率超过70%,其救治难度堪称心血管外科领域的“终极挑战”。
近日,在襄阳市中心医院心胸外科,这样的极限挑战接连上演了七次。七例主动脉夹层患者,年龄各异、病情不同,却面临着同样的生死考验。该院心胸外科凭借过硬的技术实力、默契的多学科协作,成功挽回七个鲜活的生命,创下区域内复杂大血管疾病救治的亮眼战绩,用硬核实力诠释了国家区域医疗中心建设单位的责任与担当。
极限29分钟停循环!刀尖上“拆弹”,挽救患者生命
近日,襄阳市中心医院急诊科的电话骤然响起。一名61岁男性患者被紧急送入,主诉胸背部传来前所未有的撕裂样剧痛,伴面色苍白、大汗淋漓,血压飙升至190/110mmHg。该院急诊医生瞬间警觉,立即启动胸痛中心绿色通道。
10分钟内,床旁CTA检查完成,结果触目惊心:A型主动脉夹层。患者体内主动脉内膜已发生撕裂,汹涌的血流冲入血管壁中层,形成不断扩张的假腔。这条致命的撕裂从升主动脉起始,一路蔓延至主动脉弓部,将真腔挤压成一条细线。主动脉血管壁薄如蝉翼,随时可能彻底破裂。
警报拉响。该院心胸外科主任陈家军接到通知后立即下达指令,心脏大血管团队迅速集结,启动A型主动脉夹层紧急救治通道。体外循环师、麻醉医生、手术室护士、ICU值班医生、输血科人员火速向手术室汇聚。20分钟内,所有术前准备就绪,一场与死神的较量就此展开。
患者被推入手术室时意识尚且清醒,但他不知道,自己的生命已完全托付给这群与时间赛跑的人。血压的剧烈波动预示着病情刻不容缓,手术方案迅速敲定:“升主动脉置换+全主动脉弓置换+支架植入术”。这是心血管外科领域公认最复杂、难度最高的手术之一,被誉为手术界“皇冠上的明珠”。
手术的关键在于主动脉弓的处理。主动脉弓分出三条供应大脑血液的生命支干,要在此处“拆弹”,必须暂时阻断血流,置换病变血管。为了争取宝贵的操作窗口,该院手术团队启动了深低温停循环。
当患者核心体温降至25℃以下时,心脏在保护液作用下停止跳动。随后,患者进入深低温停循环状态,全身血流暂时中断,手术区域得以在无血视野下进行精准操作。此时,患者全身代谢降至最低,大脑对缺氧的耐受时间从正常的4分钟延长至30分钟左右。
倒计时,从这一刻真正开始。
“深低温停循环的时间每延长一分钟,大脑损伤的风险就成倍增加。”体外循环师紧盯着屏幕上跳动的温度与时间数字。这意味着,主刀医生必须在这个时限内,完成主动脉弓置换及三条分支血管的重建。
无影灯下,气氛凝固如霜。
主动脉壁因夹层撕裂而异常水肿、脆弱,如同被水浸透的纸张。每一次下针,都是在刀尖上“起舞”。在患者全身停循环状态下,陈家军主任、杨俊波副主任先后在毫米级的空间内进行着最精细的缝合:缝针过深,会刺穿脆弱的外膜造成新的撕裂;缝针过浅或针距过宽,吻合口会漏血,患者术后可能死于难以控制的大出血。在全身肝素化抗凝状态下,任何微小的出血点都可能迅速演变成致命的“决堤”。
手术护士全神贯注,准确地将不同型号的器械和缝线递到主刀医生手中。她们与主刀医生之间无需言语,只有无数次磨合出的默契。
当无名动脉、左颈总动脉、左锁骨下动脉这三条生命支干被精准吻合到新的人工血管上,血液重新恢复对大脑灌注时,所有人紧绷的神经稍稍放松。深低温停循环时间定格在29分钟——在极限边缘,他们为患者的大脑抢回了宝贵时间。
接下来是复温。当患者体温回升到理想状态,体外循环机逐渐减少流量,撤除辅助,温热的血液重新灌入患者冠状动脉。所有人屏息凝视显示屏,只见患者心脏先是微微颤动,随后在电击除颤刺激下,有力地恢复了跳动。
历时8个多小时,这颗被成功“拆除引信”的心脏,重新在患者胸腔内平稳跳动。等候已久的患者家属听到那句“手术很成功”时,泪水夺眶而出。
术后,在该院护士长带领的重症监护团队精心护理下,患者成功渡过出血关、感染关,未出现任何神经系统并发症。
10小时鏖战!医护人员拼力守护家庭的希望
就在第一例患者手术成功后的次日,又一个紧急电话响起,带来了更严峻的挑战。
一名40岁男性患者,突发剧烈胸痛被紧急送医。CTA检查显示:患者为A型主动脉夹层,撕裂范围更广,从升主动脉一直延伸至降主动脉,且合并大量心包积液——这意味着发生了心包填塞,心脏被积血压迫,随时可能停跳。
“只要有一丝希望,我们就会尽百分之百的努力。”该院医生的话给了患者家属有力的安慰。但这一次的挑战,比上一例更为凶险。
手术打开患者心包的那一刻,所有人的心都提到嗓子眼:心包腔内充满积血,心脏被紧紧压迫,收缩无力。这是心包填塞的典型表现,也是主动脉夹层最危险的并发症之一。此时患者血压已降至60/40mmHg,情况危急——如果贸然解除压迫,血压可能瞬间崩溃;如果不解除压迫,心脏很快就会停跳。
在麻醉医生控制血压的同时,杨俊波迅速切开患者心包,清除积血,随着压迫解除,心脏的跳动逐渐恢复有力。但更大的挑战还在后面:心包填塞导致长时间低血压,患者凝血功能已严重紊乱,术中止血将异常困难。
深低温停循环再次启动。这一次,该院手术团队需要在更短的时间内完成主动脉弓置换,同时最大限度减少出血。
手术台上,每一针都慎之又慎。杨俊波的手稳如磐石,动作却快如闪电。他知道,多一秒钟停循环,大脑就多一分损伤;多一毫升出血,术后就多一分危险。
当人工血管最后一条吻合口缝合完毕并开始复温时,所有人都屏住呼吸。随着患者体温回升,心脏在温热血液灌注下重新跳动,有力且规律。
手术中,止血难度远超预期,由于凝血因子大量消耗,创面广泛渗血。该院上下快速启动应急预案,医院紧急与市中心血站对接,调拨宝贵血源。手术台上,杨俊波一针一针加固吻合口。时间一分一秒流逝,渗血逐渐减少,最终止住。
又是一场长达10小时的硬仗。当手术成功的消息传出手术室,患者家属紧紧握着医护人员的手,激动得说不出话来。在快速康复外科理念支持下,患者术后第三天即可下床活动。
“虽然体内的主动脉全是人造血管,但我丝毫没有感到异常。我现在只想赶紧回家,和家人团聚。”出院时,患者说。
6小时“两栖作战”!杂交手术助力高龄患者重获健康
67岁的张大爷,病情凶险且复杂。张大爷长期患有高血压,但未规律服药及监测血压。2周前,他突然感到胸背部持续性撕裂样疼痛,被子女紧急送至襄阳市中心医院,被确诊为急性Stanford B型主动脉夹层。CTA检查显示:夹层的原发破口位于患者降主动脉起始处,距离左锁骨下动脉开口非常近,且夹层一直撕裂延伸至腹主动脉分叉处。
对于张大爷来说,真正的挑战并非夹层的长度,而是“短锚定区”这一难题。如果采用常规的胸主动脉腔内修复术(TEVAR),破口离左锁骨下动脉太近,没有足够长度的健康血管区(锚定区)来牢固地释放和固定支架,强行植入极易导致支架移位、内漏,甚至封堵左上肢及脑后循环的重要血供,手术注定失败。如果采用传统开胸手术,需要在深低温停循环下重建主动脉,创伤巨大,对于这位高龄且合并多种基础疾病的患者来说,无疑是难以承受的。
“患者的情况不允许我们墨守成规,我们必须走个体化治疗路线。”陈家军在详细阅片后,迅速组织了多学科会诊。这是一个典型的“短锚定区”复杂病例。单纯介入因锚定区不足而不可行,单纯开放手术患者又无法耐受。必须为张大爷开辟第三条路——杂交手术:通过小范围的颈部血管转流,为支架创造一个足够长且稳固的“人工锚定区”,然后再用微创的介入技术封堵破口。
杂交手术,又称一站式复合手术,融合了外科手术的可靠性与介入治疗的微创性。该院手术团队为张大爷量身定制的方案是先通过其颈部小切口完成左锁骨下动脉、左颈总动脉转流术,再通过股动脉穿刺植入覆膜支架,将支架的近端锚定在已经重建好的“安全区”内,完全覆盖原发破口。
手术当天,张大爷被推入襄阳市中心医院的数字化杂交手术室——这是鄂西北地区为数不多能够开展复杂主动脉疾病复合手术的专用平台。
一场精心设计的“两栖作战”方案由此展开,两部分手术无缝衔接。
第一步,外科手术“扫清障碍”。陈家军带领的团队首先在患者颈部做了一条5厘米至6厘米的切口,精准游离出左颈总动脉和左锁骨下动脉。随后,一根人工血管被巧妙地吻合在两根动脉之间,建立了一条全新的血流通道。这一操作确保了在后续封堵患者左锁骨下动脉开口时,患者左上肢及椎动脉的血供不受任何影响,为下一步介入治疗创造了安全条件。
第二步,介入治疗“精准拆弹”。紧接着,该院介入团队赵华副主任医师通过股动脉穿刺,在数字减影血管造影(DSA)的精确引导下,将导丝送入患者胸主动脉真腔。一枚合适尺寸的覆膜支架被稳稳释放,其近端牢牢锚定在患者左颈总动脉后方的健康血管壁上,精准地覆盖了原发破口。造影复查显示:支架位置精准,形态完美,破口被完全封堵,无任何内漏,患者左锁骨下动脉通过新搭建的“桥梁”血运良好,假腔内血流消失,真腔血流通畅。
整个“两栖作战”历时6小时。与传统开胸手术相比,它既避免了深低温停循环的巨大生理冲击,又解决了常规介入手术无法解决的“短锚定区”难题。这不仅是一次手术,更是一次对精准决策、多学科协作和极高技术水准的极致考验。术后第二天,张大爷脱离呼吸机;第五天,张大爷从ICU转回普通病房;两周后张大爷康复出院。
多学科协作!每一步配合,都是生死博弈
三例患者,三种不同的凶险——A型主动脉夹层的全弓置换、A型主动脉夹层合并心包填塞的紧急抢救、B型主动脉夹层高龄患者的个体化杂交手术。这些都指向同一个事实:主动脉夹层手术,是心血管外科领域最具挑战性的手术之一。
此类手术的背后,是对手术操作“高精尖”要求的极致追求——
需要主刀医生在患者深低温停循环的有限时间内,精准、快速地完成多个重要血管与人工血管的吻合,每一针缝合的深浅、间距,都关乎患者生死和术后是否出现严重并发症。
需要麻醉医生精准调控血压,在吻合血管的关键时刻将患者血压降到安全范围。
需要体外循环师精确控制降温和复温的节奏,实施有效的患者脑保护策略。
需要手术护士熟悉每一位医生的习惯,在医生伸手的瞬间准确递上合适的手术器械,实现无缝配合,将手术时间降至最低。
需要ICU团队在术后对患者进行精细化的容量管理和脏器功能维护,护理人员从容量管理、呼吸治疗、心肺康复、营养支持等方面为患者拿出个性化方案。
这是一场多学科协作的“交响乐”,每一个声部都不能出错。
在襄阳市中心医院,一台高难度的主动脉夹层手术,平均时长已缩短至8小时。这背后,是该院几十年技术的积淀,是团队配合的日益默契,更是几代心胸外科医生不懈努力传承与发展的结果。
陈家军带领的心脏大血管团队,一直致力于大血管外科手术领域的研究攻关。通过不断实践和钻研,他们将经典术式加以改良,优化围手术期管理,积极开展多学科会诊,手术质量和效果显著提升。从最早的单纯升主动脉置换,到如今的主动脉根部替换、全主动脉弓置换、象鼻支架植入、个体化杂交手术、同期冠脉搭桥及瓣膜手术等一系列复杂术式,团队的技术版图不断拓展。
尤其值得一提的是杂交手术的应用。对于B型主动脉夹层合并复杂病变的患者,杂交手术大大降低了手术创伤和风险。襄阳市中心医院杂交手术室的建成启用,为此类患者提供了“一站式”解决方案,避免了多次手术的痛苦和转运风险。这不仅需要先进的硬件设备,更需要团队同时掌握开放手术和介入技术,能够在两种术式之间自如切换。
目前,该手术团队每年完成主动脉夹层手术近100台次,手术数量和质量均进入全国领先行列。这一成绩的背后,是无数次术前讨论的精益求精,是每一次手术操作的如履薄冰,更是对每一个生命的敬畏与珍视。
24小时待命不缺位!坚守与担当,筑牢“护心长城”
心脏大血管外科的战场,没有上下班时间。这里的时钟,以心肌缺血的倒计时来计算。只要急诊电话响起,无论深夜还是凌晨,无论身在何处,所有人就必须立即归队。一年365天,手机24小时开机。
有一次,陈家军和杨俊波正在外地参加学术会议时,电话响起:来了一例A型主动脉夹层患者,情况危重。两人立即起身离场,驱车100多公里赶回襄阳。到达医院后,他们直接换上手术服冲进手术室。那台手术,从凌晨做到天亮。
这样的事情,在该院心胸外科早已是家常便饭。
为什么这么拼?答案很简单:让襄阳百姓在家门口就能得到救治。
以前,像主动脉夹层这样的危重患者,往往需要长途转往武汉甚至外省的大医院。但在转诊过程中,路途颠簸会加速血管破裂,很多患者在转诊路上就失去了生命。为此,该院心胸外科定下目标:把技术留在襄阳,把患者留在襄阳。
随着同济医院襄阳医院建设的深入推进,该院心胸外科借助国家区域医疗中心建设的契机,实现了与国内一流诊疗标准的快速接轨。通过上级医院专家常驻指导、技术帮扶和学科共建,科室在复杂主动脉疾病诊疗领域不断突破——曾经需要外转的高难度手术,如今已从“个案突破”变为“常规开展”。这正是一周连续成功救治七例患者的深厚底气所在。
一周成功救治七例主动脉夹层患者,这背后是技术的精进,是团队的默契,是医者的坚守,更是多学科协作机制的成熟运转。从急诊到影像,从心外到麻醉,从体外循环到ICU,每一个环节的无缝衔接,构成了守护生命的坚实防线。
值得一提的是,在这七例手术中,该院手术团队展现了应对不同病情的“组合拳”能力:既有A型主动脉夹层的全弓置换“硬仗”,也有合并心包填塞的极限抢救,还有针对高龄B型主动脉夹层患者的个体化杂交手术——先通过小切口完成血管转流创造安全“锚定区”,再以介入方式封堵胸主动脉破口,以“最小创伤”实现“最大获益”。这种根据患者具体情况灵活选择超优策略的能力,正是学科成熟的标志。
主动脉夹层手术被称为心脏大血管手术“皇冠上的明珠”,是检验一家医院综合实力的试金石。曾经,许多主动脉夹层患者需要远赴他乡治疗,如今在襄阳已经可以开展治疗。从“拆弹”到“护心”,这个团队用七战七捷的战绩证明:守护襄阳百姓的“护心长城”已经筑牢。

市中心医院心胸外科医护人员合影。
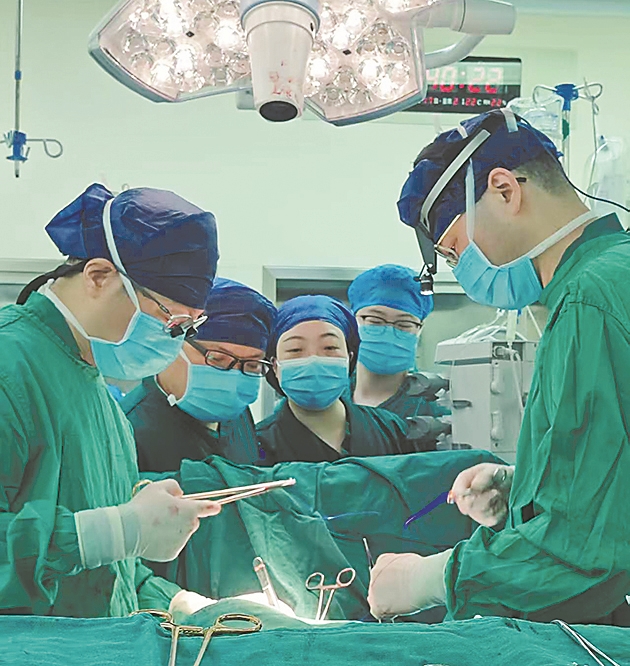
为患者开展主动脉夹层手术。
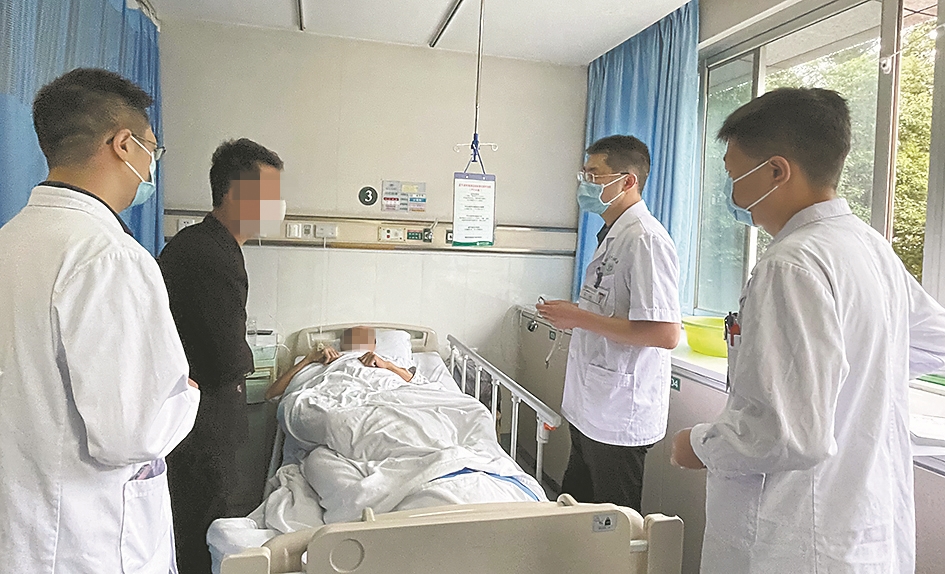
术后查房。
《襄阳日报》(2026年3月25日7版)
编辑:张紫悦
审核:罗安 终审:金成岑











